 |
 |
 |
 |
 |
 |
| |
 |
|
|
|
 |
|
|

CONCEITOS
E CAUSAS DA INFERTILIDADE |
-
-
-
Dra.
Maria Cristina S. Biazotti
-
-
A
infertilidade afeta aproximadamente 1 em cada 5 casais. As
causas da infertilidade podem estar ligadas a problemas masculinos
(40%), femininos (40%) ou a uma combinação de
ambos (15%), nos outros 5% dos casos não há
causas aparentes para o problema. De qualquer modo, antes
dar início ao tratamento são necessários
alguns exames básicos.
-
-
Para
que se faça um diagnóstico preciso da causa
da infertilidade é necessário uma avaliação
clínica e laboratorial do casal. Portanto, antes de
mais nada, a investigação do casal.
-
-
Infertilidade Masculina
-
-
O
espermograma é um exame de grande importância
na avaliação do homem infértil e deve
se solicitado logo no início. Em caso de alteração
espermática, a rotina é pedir pelo menos dois
testes com intervalo de três meses, isto porque, este
é o período, aproximadamente, necessário
para o nascimento de uma nova família de espermatozóides.
Em alguns casos um fator ambiental ou medicamentoso poderá
estar alterando temporariamente a qualidade do sêmen.
-
É de grande importância afastar uma provável
infecção espermática e até mesmo
uma prostatite.
-
-
Análise
do sêmen
-
-
I.
Espermograma (OMS - 1992)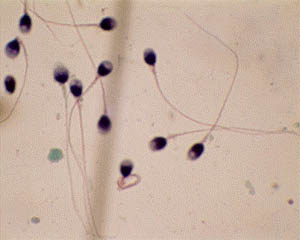
-
Concentração: ³ 20 milhões de espermatozóide/ml.
-
Motilidade: > de 50% de espermatozóides móveis
( grau A + B)
-
Grau A: linear rápido (> 25%)
-
Grau B: linear lento
-
Grau C: móvel não progressivo (movimento circular)
-
Grau D: imóveis
-
-
Morfologia:
Assim como a motilidade progressiva rápida, a morfologia
normal é um parâmetro indicador da capacidade
fecundante do espermatozóide.
-
-
Segundo
a morfologia estrita, preconizada por Kruger & al (1988)
um sêmen fértil
deverá apresentar pelo menos 14% de espermatozóides
normais (ovais).
-
Vitalidade (teste da eosina-nigrosina): > de 50% de espermatozóides
vivos.
-
-
II.
Exames complementares
-
-
Peroxidase ( P.A.S ): < 1 milhão de células
redondas P.A.S positivas por mililitro de
sêmen. Mais de 1 milhão/ml é sinal de
infecção aguda.
-
-
Swelling
Test (teste de hiposmolaridade): Utilizado para avaliar a
integridade da membrana espermática. Normal: > 50%
de espermatozóides inchados.
-
-
Teste
de anticorpo anti-espermatozóides (MarScreen): utilizado
para análise da presença de anticorpos anti-espermatozóides.
-
-
Valores de referência: 0 a 10%: negativo
-
11 a 30%: duvidoso
-
> 30%: positivo
-
-
Capacitação
espermática: Esta técnica torna o espermatozóide
apto a fertilizar, após um processo de lavagem e migração
ascendente ou descendente.
-
-
Teste
de Kremer: para avaliar a capacidade de penetração
espermática no muco cervical.
-
-
Teste
de penetração espermática ou "teste
de Alexander": Avalia a capacidade dos espermatozóides
de penetrar no muco cervical.
-
-
III.
Para evidenciar uma provável infecção
espermática:
-
-
Espermocultura e antibiograma.
-
Pesquisa de Chlamydia e Mycoplasma no sêmen e na uretra.
-
Cultura seriada de Stamey: na suspeita de prostatite
-
-
IV.
Dosagens bioquímicas: Entre outras, a dosagem da frutose
pode afastar uma possível obstrução presente
nos casos de hipospermia.
-
-
Causas
mais comuns da infertilidade masculina
-
-
Produção ou excreção inadequada
do espermatozóide
Infecção espermática
Anticorpos anti-espermatozóides
Varicocele
Obstrução do trato genital
Criptorquidia (falha na descida dos testículos)
Distúrbios do canal da ejaculação
Alterações hormonais
Anomalias genéticas
-
-
Conceitos
-
-
1.Aspermia: ausência de sêmen.
2.Hipospermia: menos de 2 ml de ejaculado.
3.Hiperespermia: mais de 5 ml de ejaculado.
4.Azoospermia: ausência de espermatozóides.
5.Oligozoospermia: moderada (entre 10 e 20 milhões/ml).
Severa (<10 milhões/ml).
6.Polizoospermia: mais de 250 milhões de espermatozóides/ml
7.Astenospermia: menos de 30% de espermatozóides progressivos
rápidos
8.Teratozoospermia: mais de 50% de espermatozóide anormais.
9.Necrospermia: todos os espermatozóides mortos.
-
-
Infertilidade feminina
-
-
Na
avaliação da infertilidade feminina é
necessário uma investigação clínica
detalhada e em casos de distúrbios ovulatórios,
dosagens hormonais devem ser solicitadas para afastar alterações
endócrinas. A causa endócrina, pode estar relacionada
a falência ovariana precoce, hiperandrogenismo, hipotireoidismo,
ou causa central hipotálamo-hipofisária.
-
-
É
de fundamental importância a investigação
do fator canalicular (tubo-peritoneal, corporal e cervico
vaginal) já que este sistema desempenha as funções
de captação, transporte e nutrição
dos gametas e do ovo.
-
-
Testes para avaliar a infertilidade da mulher
-
-
Curva de temperatura Basal (CTB): No ciclo ovulatório
a curva de temperatura é bifásica, isto porque,
a progesterona (hormônio secretado pelo ovário
após a ovulação) é hipertermizante,
e propicia a elevação da temperatura na segunda
fase do ciclo, mantendo uma platô térmico de
pelo menos 10 dias. A progesterona é de fundamental
importância para a implantação embrionária
no útero. E ainda, a menor temperatura do ciclo corresponde
ao dia ovulatório.
-
-
Score
cervical: Características do muco cervical (volume,
filância, tunelização, cristalização,
celularidade) no período ovulatório. O muco
cervical é produzido no colo uterino (glândulas
endocervicais) sob estímulo estrogênico e é
de fundamental importância para a migração
dos espermatozóides até as trompas.
-
Teste pós - coito (Sims - Huhner): para testar a habilidade
do espermatozóide em penetrar no muco cervical. Esta
análise é realizada no período ovulatório,
6 a 8 horas após o coito.
-
Ecografia transvaginal: Realizada no período ovulatório,
avalia a presença e o grau de maturidade dos folículos
ovarianos e a espessura da mucosa endometrial.
-
Histerossalpingografia (HSG): Radiografia contrastada, realizada
entre o 7o e 10o dia do ciclo mentrual, útil na avaliação
anatômica do útero e das trompas visando detectar
a existência de obstruções tubárias
ou outras anomalias.
-
Histeroscopia: visualização da cavidade interna
do útero para a afastar a presença de sinéquias
pós curetagem uterina ou ainda pólipos endometriais
e miomas submucosos, assim como uma possível endometrite
que dificultaria a implantação embrionária.
-
Laparoscopia: investiga a cavidade pélvica afastando
a presença de aderências pélvicas; endometriose;
obstrução tubária; má formação
uterina; mioma e doença inflamatória pélvica.
-
-
Causas mais comuns da infertilidade feminina
-
-
Fator
Ovulatório
-
Ausência de óvulos
Disfunção ovariana
Anormalidades no eixo hipotálamo hipofisário
-
Fator
Tubário
-
Ausência ou obstrução das trompas de falópio
Aderências pélvicas
Endometriose
DIP - Doença Inflamatória Pélvica
-
Fator
uterino
-
Anomalias anatômicas
Distúrbios de implantação (alteração
endometrial)
Seqüelas de infecção ou cirurgia (sinéquias)
Pólipos e miomas.
-
-
Fator
imunológico: Pode estar presente tanto no muco
cervical quanto nos
espermatozóides.
-
-
Fator
psicossomático: Embora seja muito discutido, alguma
evidências diretas e indiretas sugerem a validade da
etiologia psicogênica em determinados casos de infertilidade.
A exemplo de outros distúrbios psicossomáticos,
e a infertilidade psicogênica se desenvolve através
de um processo que partindo de um conflito intra-psíquico,
geralmente se somatiza, a nível inconsciente, em estruturas
neuroendócrinas e neurovegetativas, alterando, no caso
presente, a fisiologia da ovulação e/ou de outras
vísceras reprodutoras.
-
-
-
-
-
Especialista
em Reprodução Humana com formação
na Clinique Saint-Antoine, Rouen, França e Maternité
Port-Royal, Paris, França
-
Mestra
em Tocoginecologia Pela Unicamp
|
|
|
|
 |
Todos os direitos reservados.
Qualquer forma de reutilização, distribuição, reprodução ou publicação deste
conteúdo é expressamente proibida, estando sujeito o infrator às sanções
legais cabíveis, de acordo com a lei 9610/98. |
| |
|
 |
 |
 |
 |
 |
 |
 |
 |
 |
|